Депрессия
Депрессия – психическое расстройство, проявляющееся устойчивым снижением настроения, двигательной заторможенностью и нарушением мышления. Причиной развития могут стать психотравмирующие ситуации, соматические заболевания, злоупотребление психоактивными веществами, нарушение обменных процессов в головном мозге или недостаток яркого света (сезонные депрессии). Расстройство сопровождается снижением самооценки, социальной дезадаптацией, потерей интереса к привычной деятельности, собственной жизни и окружающим событиям. Диагноз устанавливается на основании жалоб, анамнеза заболевания, результатов специальных тестов и дополнительных исследований. Лечение – фармакотерапия, психотерапия.
- Причины депрессии
- Классификация
- Симптомы депрессии
- Диагностика
- Лечение депрессии
- Цены на лечение
Общие сведения
Депрессия – аффективное расстройство, сопровождающееся стойким подавленным настроением, негативным мышлением и замедлением движений. Является самым распространенным психическим расстройством. Согласно последним исследованиям, вероятность развития депрессии в течение жизни колеблется от 22 до 33%. Специалисты в области психического здоровья указывают, что эти цифры отражают только официальную статистику. Часть пациентов, страдающих данным расстройством, либо вовсе не обращаются к врачу, либо наносят первый визит специалисту только после развития вторичных и сопутствующих расстройств.
Пики заболеваемости приходятся на юношеский возраст и вторую половину жизни. Распространенность депрессии в возрасте 15-25 лет составляет 15-40%, в возрасте старше 40 лет – 10%, в возрасте старше 65 лет – 30%. Женщины страдают в полтора раза чаще мужчин. Аффективное расстройство утяжеляет течение других психических расстройств и соматических заболеваний, повышает риск развития суицида, может провоцировать алкоголизм, наркоманию и токсикоманию. Лечение депрессии осуществляют психиатры, психотерапевты и клинические психологи.
Причины депрессии
Примерно в 90% случаев причиной развития аффективного расстройства становится острая психологическая травма или хронический стресс. Депрессии, возникающие в результате психологических травм, называют реактивными. Реактивные расстройства провоцируются разводом, смертью или тяжелой болезнью близкого человека, инвалидностью или тяжелой болезнью самого пациента, увольнением, конфликтами на работе, выходом на пенсию, банкротством, резким падением уровня материального обеспечения, переездом и т. п.
В отдельных случаях депрессии возникают «на волне успеха», при достижении важной цели. Специалисты объясняют подобные реактивные расстройства внезапной утратой смысла жизни, обусловленной отсутствием других целей. Невротическая депрессия (депрессивный невроз) развивается на фоне хронического стресса. Как правило, в подобных случаях конкретную причину расстройства установить не удается – пациент либо затрудняется назвать травмирующее событие, либо описывает свою жизнь, как цепь неудач и разочарований.
Женщины страдают психогенными депрессиями чаще мужчин, пожилые люди – чаще молодых. В числе других факторов риска – «крайние полюса» социальной шкалы (богатство и бедность), недостаточная устойчивость к стрессам, заниженная самооценка, склонность к самообвинениям, пессимистический взгляд на мир, неблагоприятная обстановка в родительской семье, перенесенное в детском возрасте физическое, психологическое или эмоциональное насилие, ранняя потеря родителей, наследственная предрасположенность (наличие депрессии, невротических расстройств, наркомании и алкоголизма у родственников), отсутствие поддержки в семье и в социуме.
Относительно редкой разновидностью являются эндогенные депрессии, составляющие примерно 1% от общего количества аффективных расстройств. К числу эндогенных аффективных расстройств относят периодические депрессии при униполярной форме маниакально-депрессивного психоза, депрессивную фазу при биполярных вариантах течения маниакально-депрессивного психоза, инволюционную меланхолию и сенильные депрессии. Основной причиной развития этой группы расстройств являются нейрохимические факторы: генетически обусловленные нарушения обмена биогенных аминов, эндокринные сдвиги и изменения обмена веществ, возникающие в результате старения.
Вероятность эндогенных и психогенных депрессий увеличивается при физиологических изменениях гормонального фона: в период взросления, после родов и в период климакса. Перечисленные этапы являются своеобразным испытанием для организма – в такие периоды перестраивается деятельность всех органов и систем, что отражается на всех уровнях: физическом, психологическом, эмоциональном. Гормональная перестройка сопровождается повышенной утомляемостью, снижением работоспособности, обратимым ухудшением памяти и внимания, раздражительностью и эмоциональной лабильностью. Эти особенности в сочетании с попытками принятия собственного взросления, старения или новой для женщины роли матери становятся толчком для развития депрессии.
Еще одним фактором риска являются поражения головного мозга и соматические заболевания. По статистике, клинически значимые аффективные нарушения выявляются у 50% больных, перенесших инсульт, у 60% пациентов, страдающих от хронической недостаточности мозгового кровообращения и у 15-25% больных, имеющих в анамнезе черепно-мозговую травму. При ЧМТ депрессии обычно выявляются в отдаленном периоде (через несколько месяцев или лет с момента травмы).
В числе соматических заболеваний, провоцирующих развитие аффективных расстройств, специалисты указывают ишемическую болезнь сердца, хроническую сердечно-сосудистую и дыхательную недостаточность, сахарный диабет, болезни щитовидной железы, бронхиальную астму, язву желудка и двенадцатиперстной кишки, цирроз печени, ревматоидный артрит, СКВ, злокачественные новообразования, СПИД и некоторые другие заболевания. Кроме того, депрессии часто возникают при алкоголизме и наркомании, что обусловлено как хронической интоксикацией организма, так многочисленными проблемами, спровоцированными приемом психоактивных веществ.
Классификация
В DSM-4 выделяют следующие виды депрессивных расстройств:
- Клиническая (большая) депрессия – сопровождается устойчивым снижением настроения, утомляемостью, потерей энергичности, утратой прежних интересов, неспособностью получать удовольствие, нарушениями сна и аппетита, пессимистичным восприятием настоящего и будущего, идеями виновности, суицидальными мыслями, намерениями или действиями. Симптомы сохраняются в течение двух или более недель.
- Малая депрессия – клиническая картина не полностью соответствует большому депрессивному расстройству, при этом два или более симптома большого аффективного расстройства сохраняются в течение двух или более недель.
- Атипичная депрессия – типичные проявления депрессии сочетаются с сонливостью, повышением аппетита и эмоциональной реактивностью.
- Послеродовая депрессия – аффективное расстройство возникает после родов.
- Рекуррентная депрессия – симптомы расстройства появляются примерно раз в месяц и сохраняются в течение нескольких дней.
- Дистимия – стойкое, умеренно выраженное снижение настроения, не достигающее интенсивности, характерной для клинической депрессии. Сохраняется в течение двух или более лет. У некоторых больных на фоне дистимии периодически возникают большие депрессии.
Симптомы депрессии
Основным проявлением служит так называемая депрессивная триада, включающая в себя устойчивое ухудшение настроения, замедление мышления и снижение двигательной активности. Ухудшение настроения может проявляться тоской, разочарованием, безысходностью и ощущением утраты перспектив. В некоторых случаях наблюдается повышение уровня тревоги, такие состояния называют тревожной депрессией. Жизнь кажется бессмысленной, прежние занятия и интересы становятся неважными. Снижается самооценка. Возникают мысли о самоубийстве. Больные отгораживаются от окружающих. У многих пациентов появляется склонность к самообвинению. При невротических депрессиях больные иногда, напротив, обвиняют в своих несчастьях окружающих.
В тяжелых случаях возникает тяжело переживаемое ощущение полного бесчувствия. На месте чувств и эмоций как будто образуется огромная дыра. Некоторые пациенты сравнивают это ощущение с невыносимой физической болью. Отмечаются суточные колебания настроения. При эндогенной депрессии пик тоски и отчаяния обычно приходится на утренние часы, во второй половине дня отмечается некоторое улучшение. При психогенных аффективных расстройствах наблюдается обратная картина: улучшение настроения по утрам и ухудшение ближе к вечеру.
Замедление мышления при депрессии проявляется проблемами при планировании действий, обучении и решении любых повседневных задач. Ухудшается восприятие и запоминание информации. Пациенты отмечают, что мысли как будто становятся вязкими и неповоротливыми, любое умственное усилие требует большого вложения сил. Замедление мышления отражается в речи – больные депрессией становятся молчаливыми, говорят медленно, неохотно, с долгими паузами, предпочитают короткие односложные ответы.
Двигательная заторможенность включает в себя неповоротливость, медлительность и скованность движений. Большую часть времени пациенты, страдающие депрессией, проводят практически неподвижно, застыв в положении сидя или лежа. Характерная сидячая поза – сгорбленная, со склоненной головой, локти опираются на колени. В тяжелых случаях больные депрессией не находят сил даже для того, чтобы встать с постели, умыться и переодеться. Мимика становится бедной, однообразной, на лице появляется застывшее выражение отчаяния, тоски и безнадежности.
Депрессивная триада сочетается с вегетативно-соматическими расстройствами, нарушениями сна и аппетита. Типичным вегетативно-соматическим проявлением расстройства является триада Протопопова, включающая в себя запоры, расширение зрачков и учащение пульса. При депрессии возникает специфическое поражение кожи и ее придатков. Кожа становится сухой, ее тонус снижается, на лице проступают резкие морщины, из-за которых больные выглядят старше своих лет. Отмечается выпадение волос и ломкость ногтей.
Пациенты, страдающие депрессией, предъявляют жалобы на головные боли, боли в области сердца, суставов, желудка и кишечника, однако при проведении дополнительных обследований соматическая патология либо не обнаруживается, либо не соответствует интенсивности и характеру болей. Типичными признаками депрессии являются расстройства в сексуальной сфере. Сексуальное влечение существенно снижается или утрачивается. У женщин прекращаются или становятся нерегулярными менструации, у мужчин нередко развивается импотенция.
Как правило, при депрессии наблюдается снижение аппетита и потеря веса. В отдельных случаях (при атипичном аффективном расстройстве), напротив, отмечается повышение аппетита и увеличение массы тела. Нарушения сна проявляются ранними пробуждениями. В течение дня больные депрессией чувствуют себя сонными, не отдохнувшими. Возможно извращение суточного ритма сна-бодрствования (сонливость днем и бессонница ночью). Некоторые пациенты жалуются, что не спят по ночам, тогда как родственники утверждают обратное – такое несоответствие свидетельствует о потере чувства сна.
Диагностика
Диагноз устанавливают на основании анамнеза, жалоб пациента и специальных тестов для определения уровня депрессии. Для постановки диагноза необходимо наличие минимум двух симптомов депрессивной триады и минимум трех дополнительных симптомов, в число которых входят чувство вины, пессимизм, трудности при попытке концентрации внимания и принятии решений, снижение самооценки, нарушения сна, нарушения аппетита, суицидальные мысли и намерения. При подозрении на наличие соматических заболеваний пациента, страдающего депрессией, направляют на консультацию к терапевту, неврологу, кардиологу, гастроэнтерологу, ревматологу, эндокринологу и другим специалистам (в зависимости от имеющейся симптоматики). Перечень дополнительных исследований определяется врачами общего профиля.
Лечение депрессии
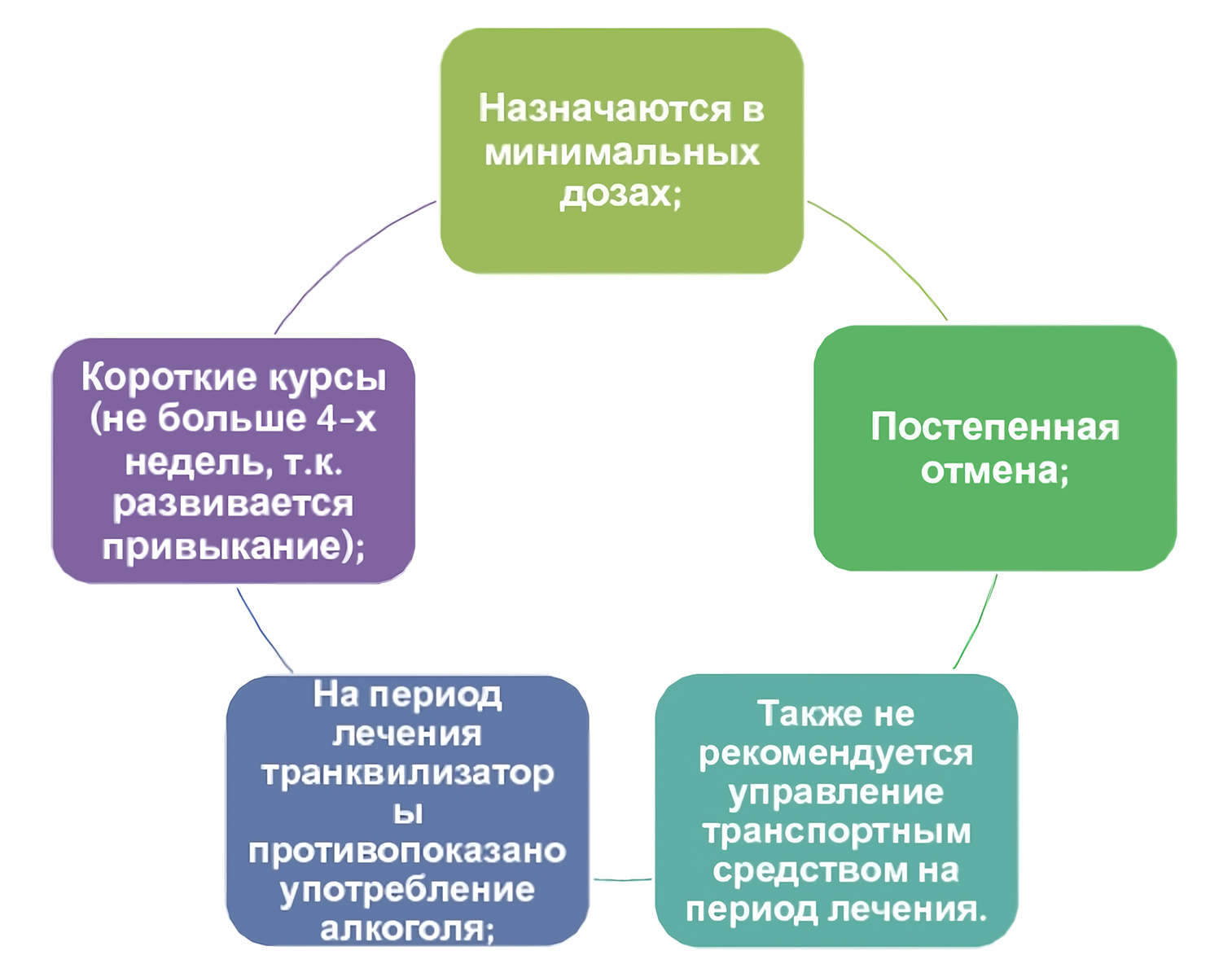
Лечение малой, атипичной, рекуррентной, послеродовой депрессии и дистимии обычно осуществляют амбулаторно. При большом расстройстве может потребоваться госпитализация. План лечения составляют индивидуально, в зависимости от вида и тяжести депрессии применяют только психотерапию или психотерапию в сочетании с фармакотерапией. Основой лекарственной терапии являются антидепрессанты. При заторможенности назначают антидепрессанты со стимулирующим эффектом, при тревожной депрессии используют препараты седативного действия.
Реакция на антидепрессанты зависит как от вида и тяжести депрессии, так и от индивидуальных особенностей пациента. На начальных стадиях фармакотерапии психиатрам и психотерапевтам иногда приходится заменять препарат из-за недостаточного антидепрессивного эффекта или ярко выраженных побочных эффектов. Уменьшение выраженности симптомов депрессии отмечается только спустя 2-3 недели после начала приема антидепрессантов, поэтому на начальном этапе лечения больным часто выписывают транквилизаторы. Транквилизаторы назначают на срок 2-4 недели, минимальный срок приема антидепрессантов составляет несколько месяцев.
Психотерапевтическое лечение депрессии может включать в себя индивидуальную, семейную и групповую терапию. Используют рациональную терапию, гипноз, гештальт-терапию, арт-терапию и т. д. Психотерапию дополняют другими немедикаментозными методами лечения. Больных направляют на ЛФК, физиотерапию, иглоукалывание, массаж и ароматерапию. При лечении сезонных депрессий хороший эффект достигается при применении светотерапии. При резистентной (не поддающейся лечению) депрессии в отдельных случаях используют электросудорожную терапию и депривацию сна.
Прогноз определяется видом, тяжестью и причиной депрессии. Реактивные расстройства, как правило, хорошо поддаются лечению. При невротических депрессиях отмечается склонность к затяжному или хроническому течению. Состояние больных при соматогенных аффективных расстройствах определяется особенностями основного заболевания. Эндогенные депрессии плохо поддаются немедикаментозной терапии, при правильном подборе препаратов в ряде случаев наблюдается устойчивая компенсация.
https://www.krasotaimedicina.ru/diseases/psychiatric/depression