Младенческая гемангиома ( Инфантильная гемангиома )
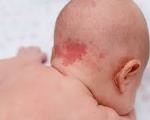
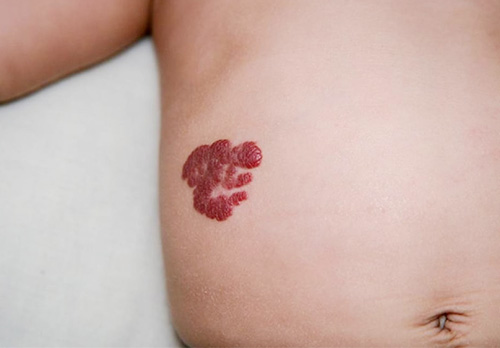
Младенческая гемангиома – это доброкачественная сосудистая опухоль, которая развивается при патологической пролиферации клеток эндотелия. Заболевание возникает при нарушении ангиогенеза вследствие внутриутробной гипоксии, недоношенности, сопутствующих пороков развития. Классические признаки гемангиомы: красное бугристое новообразование, которое не болит и не вызывает дискомфорт. Диагностику проводят по данным внешнего осмотра, УЗИ, МРТ с контрастированием. Лечение определяется клинической ситуацией: динамическое наблюдение, медикаментозная терапия, аппаратное или хирургическое удаление ангиомы.
МКБ-10
D18.0 Гемангиома любой локализации


- Причины
- Патогенез
- Классификация
- Симптомы младенческой гемангиомы
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Младенческие (инфантильные) гемангиомы занимают первое место среди сосудистых аномалий в педиатрии. Распространенность заболевания составляет около 5% у доношенных детей и резко повышается у недоношенных. Риск образования гемангиомы определяется весом новорожденного – среди младенцев с экстремально низкой массой тела (менее 1500 г) частота болезни достигает 25-30%. Девочки болеют в 2,5-4 раза чаще мальчиков. Актуальность проблемы обусловлена не только косметическим дефектом, но и повышенным риском аномалий внутренних органов у таких пациентов.

Младенческая гемангиома
Причины
Этиологическая структура заболевания пока недостаточно изучена. Ученые выдвигают генетическую, эмбриональную и другие гипотезы, но ни одна из них пока не доказана. На сегодняшний день главной причиной младенческой гемангиомы называют антенатальную и перинатальную гипоксию, которая активизирует выработку эндотелиального фактора роста VEGF. Выделяют несколько предрасполагающих факторов развития болезни:
- Недоношенность. Высокий риск заболевания обусловлен недоразвитием сосудистой сети. У преждевременно рожденных детей эндотелий сосудов сохраняет эмбриональную структуру и повышенную чувствительность к стимулирующим факторам.
- Осложнения беременности. Гемангиомы чаще возникают у младенцев, матери которых перенесли тяжелый токсикоз, преэклампсию, патологии прикрепления плаценты или ее преждевременную отслойку.
- Экстрагенитальные заболевания. Антенатальная гипоксия у плода зачастую возникает при наличии у матери железодефицитной анемии, артериальной гипотонии, бронхиальной астмы, заболеваний печени и почек.
- Пороки развития. Младенческие гемангиомы ассоциированы с синдромом LUMBAR/PELVIS/SACRAL, который характеризуется аномалиями аногенитальной зоны, почек, спинного мозга. Также сосудистые опухоли встречаются при синдроме PHACE/PHACES, протекающего с поражением сердца, глаз, ЦНС.
Патогенез
Младенческая гемангиома имеет эмбриональное происхождение и обусловлена нарушениями ангиогенеза – формирования сосудов. Ангиогенез стимулируется двумя основным биоактивными веществами: VEGF и фактором роста фибробластов (FGF). Под их влиянием начинается дифференцировка мезодермальных ангиобластов, реорганизация внеклеточного матрикса, увеличение синтеза интегрина и кадгерина, которые необходимы для роста сосудистой сети.
В развитии инфантильной гемангиомы выделяют 3 фазы: пролиферации, стабилизации и инволюции. На первом этапе она содержит незрелые сосуды, которые представлены большими скоплениями эндотелия и минимальными просветами для тока крови. Далее патологическая сосудистая сеть дифференцируется и содержит капилляры обычной структуры с уплощенным эндотелием. При инволюции сосуды постепенно замещаются коллагеновыми волокнами и жировыми клетками.

Младенческая гемангиома
Классификация
По количеству и особенностям расположения младенческие гемангиомы подразделяются на 3 типа: фокальные – единичные опухоли, сегментарные – образования, которые соответствуют определенному дерматому, мультифокальные – множественные очаги сосудистой пролиферации. В практической педиатрии также используется вторая классификация, согласно которой болезнь подразделяется на 4 формы по глубине поражения тканей:
- Поверхностная (кожная). Самый распространенный вариант, который встречается в 30-60% случаев. Гемангиома имеет ярко-красный цвет, четкие края и шероховатую поверхность. Опухоль выступает над уровнем кожи.
- Подкожная. Младенческая сосудистая опухоль располагается в глубоких слоях дермы или в подкожной клетчатке. Кожа над ней багрово-синюшная, покрыта расширенными поверхностными венами. При глубоком залегании гемангиомы внешние признаки отсутствуют.
- Смешанная. Состоит из двух частей – поверхностная кожная опухоль красного цвета и глубоко залегающая опухоль, которая придает коже синюшный оттенок. Аномальные сосуды располагаются по всем отделам дермы и гиподермы.
- Атипичная (абортивная). Проявляется розовым или красным пятном, при осмотре которого определяется тонкая сеть капилляров и телеангиэктазий. Изменения сопровождаются отечностью и инфильтрацией мягких тканей.
Симптомы младенческой гемангиомы
У 30% детей патология присутствует с рождения, у остальных 70% она появляется в течение 2-3 недель. Появлению классических признаков заболевания нередко предшествуют неспецифические локальные изменения: бледно-розовое пятно, расширенная сеть капилляров, участок побледнения кожи. Затем на этом месте начинает прогрессировать сосудистая аномалия, которая в течение нескольких месяцев приобретает вид типичной гемангиомы.
У 40% пациентов младенческая гемангиома располагается на голове, прежде всего в области лица, 20% случаев приходится на поражение шеи. Оставшиеся 40% новообразований локализованы на коже туловища и конечностей. Большинство опухолей имеют небольшой размер – до 3 см, и состоят из одного локализованного очага. Крупные и гигантские формы встречаются реже, в основном они представлены смешанными ангиомами со склонностью к пролиферации в подкожной клетчатке.
Кожная младенческая гемангиома достигает максимальных размеров и интенсивности окраски к 5-8 месяцам жизни ребенка, подкожные и смешанные формы созревают дольше – в течение одного года. Новообразование безболезненно, поэтому основной проблемой выступает косметический дефект. У 5% детей со смешанной гемангиомой сосуды растут в течение 2-х лет и достигают гигантских размеров – увеличиваются в 3 и более раза от своего начального диаметра.
Небольшие новообразования в большинстве случаев регрессируют в дошкольном возрасте. На месте сосудистой опухоли у 84% детей наблюдаются единичные телеангиэктазии, в 47% случаев происходит избыточное разрастание фиброзных волокон, в 32% – локальная атрофия кожи. Младенческие гемангиомы лица, которые достигают более 2 см в диаметре, могут регрессировать через стадию рубцовых изменений.
Осложнения
Наиболее распространены локальные осложнения, причем большинство из них проявляется в первые 12 месяцев жизни младенца. У 16% детей в области кожной гемангиомы возникает воспаление и формируется язва, которая чревата вторичным инфицированием, обильным кровотечением. Изъявление сопровождается сильными болями, а при заживлении раны может формироваться рубец. Изредка возникает некроз сосудистой опухоли.
Характер негативных последствий зависит от локализации младенческой гемангиомы. Если она располагается на веках, возможно косоглазие, синдром «ленивого глаза», астигматизм. Опухоль на губе чревата нарушениями сосания, жевания, становления речи. Поражение носа иногда осложняется деформацией хрящевых структур – возникает так называемая гемангиома Сирано. Образование в зоне промежности может нарушать процессы мочеиспускания и дефекации.
Висцеральные осложнения признаны наиболее опасными. При гемангиоме в области лба и висков у 75% пациентов есть риск мальформации головного мозга. Новообразования в области щечно-скуловой зоны и подбородка могут сопровождаться кардиоваскулярными аномалиями, поражением дыхательных путей, развитием респираторного дистресс-синдрома. При наличии более 5 ангиом на коже аналогичные сосудистые аномалии зачастую определяются в печени.
Диагностика
При выявлении младенческой гемангиомы ребенку требуется консультация детского дерматолога и хирурга. На первичном приеме собирают анамнез беременности и родов, изучают размеры и локализацию новообразования, оценивают общее состояние здоровья младенца. Болезнь имеет типичные внешние признаки, по которым ставят диагноз. Для уточнения особенностей гемангиомы у конкретного пациента проводятся исследования:
- Ультразвуковая диагностика. УЗИ мягких тканей назначают при подкожных младенческих гемангиома для точного определения их размера и глубины залегания. УЗИ печени показано при множественных сосудистых опухолях на коже. При подозрении на артериовенозную мальформацию выполняется нейросонография.
- МРТ с контрастированием. Уточняющую диагностику выполняют при фокальных подкожных гемангиомах, «сложной» локализации опухоли в области лица и шеи. МРТ органов брюшной полости и грудной клетки назначается при подозрении на висцеральные осложнения,
Дифференциальная диагностика
Младенческую гемангиому дифференцируют с «винным пятном» (пламенеющим невусом), который имеет сходные внешние проявления. Основное отличие заключается в структуре патологии: при гемангиоме изменяются сосудистые стенки, а пламенеющий невус возникает при увеличении количества капилляров, образующих густую сеть. Дифференциальную диагностику проводят с другими типами новообразований: пиогенной гранулемой, ангиофибромой, гемангиоэндотелиомой, ангиосаркомой.

Удаление младенческой гемангиомы лазером
Лечение младенческой гемангиомы
Консервативная терапия
Учитывая высокую частоту спонтанного регресса патологии, при небольших опухолях ограничиваются выжидательной тактикой. Во время плановых визитов контролируют динамику изменения размеров и внешнего вида сосудистого образования. В благоприятных случаях младенческая гемангиома постепенно светлеет от центра к краям, сосуды спадаются и перестают возвышаться над поверхностью кожи. После полной инволюции на месте опухоли остается дряблая кожа нормального оттенка.
Активная терапевтическая такая тактика показана при осложненном течении гемангиомы, образовании гигантских размеров, повышенном риске функциональных нарушений и косметических дефектов. Первая линия лечения – бета-адреноблокатор пропранолол, который способствует медленному регрессу новообразования. Вторая линия терапии – кортикостероиды или цитостатики, которые назначаются при необходимости быстро остановить рост опухоли и уменьшить ее размеры.
Хирургическое лечение
Оперативные вмешательства выполняются в фазе инволюции, если опухоль не рассасывается самостоятельно или оставляет после себя рубцовые дефекты. По возможности используют малотравматичные методы лечения – лазерную коагуляцию и криотерапию, чтобы избежать кровотечений и получить хороший эстетический результат. В сложных случаях проводится хирургическое иссечения младенческой гемангиомы с последующей кожной пластикой.
Прогноз и профилактика
Около 76-90% младенческих гемангиом подвергаются обратному развитию в первые 5-7 лет жизни ребенка. Прогноз благоприятный, за исключением случаев гигантских сегментарных опухолей и сопутствующих сосудистых поражений внутренних органов. Основное направление профилактики – рациональное ведение беременности и устранение факторов, которые вызывают внутриутробную гипоксию, провоцируют преждевременные роды.
Литература
1. Гемангиома инфантильная/ Клинические рекомендации Минздрава РФ. – 2023.2. Сосудистые аномалии наружной локализации/ Клинические рекомендации Российского общества пластических, реконструктивных и эстетических хирургов. – 2020.
3. Междисциплинарный подход к лечению младенческих гемангиом/ Н.П. Котлукова// Педиатрия. Журнал им. Г.Н. Сперанского. – 2021. – №3.
4. Младенческая гемангиома: классификация, клиническая картина и методы коррекции/ О.В. Шептий, Л.С. Круглова// Российский журнал кожных и венерических болезней. – 2016. – №3.
https://www.krasotaimedicina.ru/diseases/children/infantile-hemangioma