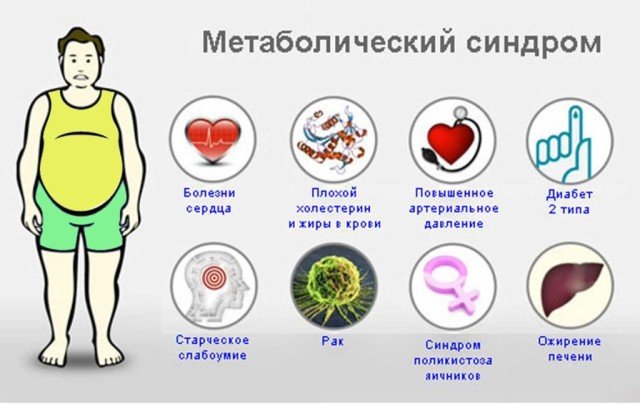
Метаболический синдром: лечение, симптомы, рекомендации

Метаболический синдром — это комплекс состояний, которые вместе повышают риск развития сердечно-сосудистых заболеваний, инсульта и сахарного диабета 2 типа. К ним относятся ожирение в области живота, повышенное артериальное давление, повышенный уровень сахара в крови, повышенный уровень триглицеридов и пониженный уровень холестерина высокой плотности (HDL). Метаболический синдром также называют синдромом инсулинорезистентности, так как он связан с нарушением способности клеток реагировать на инсулин — гормон, который регулирует обмен глюкозы в организме. Метаболический синдром достаточно распространен в мире, особенно в развитых странах. По данным Всемирной организации здравоохранения (ВОЗ), около 25% взрослого населения страдает от метаболического синдрома. Риск развития метаболического синдрома возрастает с возрастом, а также зависит от генетических факторов, образа жизни, питания и стресса. Метаболический синдром может привести к серьезным осложнениям, таким как инфаркт миокарда, ишемическая болезнь сердца, цереброваскулярные заболевания, неалкогольная жировая болезнь печени, хроническая почечная недостаточность и другие. Поэтому важно своевременно диагностировать и лечить метаболический синдром, а также профилактически предупреждать его развитие.
Метаболический синдром у женщин
Метаболический синдром у женщин имеет свои особенности и факторы риска. Согласно критериям ВОЗ, метаболический синдром у женщин диагностируется при наличии инсулинорезистентности (уровень глюкозы в крови натощак больше 5,6 ммоль/л или уровень инсулина больше 25 мкЕд/мл) и двух или более из следующих состояний:
- Ожирение в области живота (окружность талии больше 80 см)
- Гипертония (артериальное давление больше 130/85 мм рт. ст.)
- Дислипидемия (уровень триглицеридов больше 1,7 ммоль/л или уровень HDL меньше 1,29 ммоль/л)
- Микроальбуминурия (выделение альбумина с мочой больше 30 мг/день)
У женщин метаболический синдром часто ассоциируется с синдромом поликистозных яичников (СПКЯ) — гормональным нарушением, при котором увеличивается количество андрогенов (мужских половых гормонов) и нарушается овуляция. СПКЯ ведет к бесплодию, гирсутизму (избыточному росту волос на лице и теле), акне, ало-пеции (выпадению волос на голове) и другим проблемам. СПКЯ также увеличивает риск развития сахарного диабета 2 типа, сердечно-сосудистых заболеваний и эндометриального рака. Поэтому женщинам с СПКЯ рекомендуется регулярно проверять свой статус по метаболическому синдрому и принимать меры для его коррекции.
Метаболический синдром у мужчин
Метаболический синдром у мужчин также имеет свои особенности и факторы риска. Согласно критериям ВОЗ, метаболический синдром у мужчин диагностируется при наличии инсулинорезистентности (уровень глюкозы в крови натощак больше 5,6 ммоль/л или уровень инсулина больше 25 мкЕд/мл) и двух или более из следующих состояний:
- Ожирение в области живота (окружность талии больше 94 см)
- Гипертония (артериальное давление больше 130/85 мм рт. ст.)
- Дислипидемия (уровень триглицеридов больше 1,7 ммоль/л или уровень HDL меньше 1,03 ммоль/л)
- Микроальбуминурия (выделение альбумина с мочой больше 30 мг/день)
У мужчин метаболический синдром может быть связан с гипогонадизмом — состоянием, при котором яички не производят достаточного количества тестостерона — основного мужского полового гормона. Гипогонадизм может приводить к снижению либидо, эректильной дисфункции, остеопорозу, мышечной слабости, депрессии и другим проблемам. Гипогонадизм также увеличивает риск развития сахарного диабета 2 типа, сердечно-сосудистых заболеваний и ожирения. Поэтому мужчинам с гипогонадизмом рекомендуется регулярно проверять свой статус по метаболическому синдрому и принимать меры для его коррекции.
Лечение метаболического синдрома
Лечение метаболического синдрома направлено на устранение или уменьшение факторов риска, которые способствуют развитию сердечно-сосудистых заболеваний и сахарного диабета 2 типа.
Основой лечения является изменение образа жизни, включающее здоровое питание, физическую активность, отказ от курения и алкоголя, снижение стресса и нормализацию сна. Здоровое питание подразумевает употребление достаточного количества овощей, фруктов, цельнозерновых продуктов, бобовых, орехов, рыбы и молочных продуктов с низким содержанием жира. Следует избегать переедания, а также потребления жирной, жареной, соленой и сладкой пищи, газированных напитков и фаст-фуда. Физическая активность должна быть регулярной и адекватной возрасту и состоянию здоровья. Рекомендуется заниматься умеренными или интенсивными физическими упражнениями не менее 150 минут в неделю или виго-розными упражнениями не менее 75 минут в неделю. Отказ от курения и алкоголя способствует улучшению работы сердца, сосудов, печени и поджелудочной железы. Снижение стресса и нормализация сна помогают регулировать гормональный баланс и обмен веществ. Для этого можно использовать различные методы релаксации, медитации, йоги, ароматерапии и другие. Также важно контролировать свой вес и измерять окружность талии, артериальное давление, уровень сахара и холестерина в крови регулярно.
Препараты при метаболическом синдроме
В некоторых случаях изменение образа жизни может быть недостаточно для коррекции метаболического синдрома. Тогда врач может назначить препараты для лечения отдельных составляющих синдрома. Например, для снижения артериального давления могут быть применены антигипертензивные препараты, такие как диуретики, бета-блокаторы, ингибиторы ангиотензин-превращающего фермента (АПФ), антагонисты рецепторов ангиотензина II (АРА II) и другие. Для снижения уровня сахара в крови могут быть использованы препараты для лечения сахарного диабета 2 типа, такие как метформин, сульфонилмочевина, ингибиторы ДПП-4 (дипептидилпептидазы-4), ингибиторы SGLT2 (натрий-глюкозный котранспортер 2), глюкагоноподобный пептид-1 (ГЛП-1) и другие. Для снижения уровня триглицеридов и повышения уровня HDL могут быть назначены статины, фибраты, никотиновая кислота и другие. Все препараты должны быть приниматься строго по назначению врача и под его контролем. Не следует самостоятельно менять дозировку или отменять лекарства без согласования с врачом.
Рекомендации метаболического синдрома
Метаболический синдром требует постоянного мониторинга и профилактики. Для этого необходимо соблюдать следующие рекомендации:
- Регулярно посещать врача и делать анализы крови и мочи, ЭКГ, УЗИ сердца и сосудов, УЗИ печени и почек и другие обследования по показаниям.
- Следить за своим весом и окружностью талии, стараться достичь и поддерживать оптимальные показатели для своего роста и возраста.
- Соблюдать здоровый рацион питания, избегать переедания и голодания, употреблять достаточно воды и витаминов, ограничивать потребление соли, сахара, жира и алкоголя.
- Поддерживать физическую активность на уровне не менее 30 минут в день, выбирать виды спорта, которые не нагружают суставы и сердце, делать разминку и заминку перед и после тренировки.
- Отказаться от курения и других вредных привычек, которые негативно влияют на здоровье сердца, сосудов, печени и поджелудочной железы.
- Снижать уровень стресса и повышать уровень позитивных эмоций, находить время для отдыха и хобби, общаться с друзьями и близкими, избегать конфликтов и депрессии.
- Спать не менее 7-8 часов в сутки, обеспечивать комфортные условия для сна, избегать беспокойства и бессонницы.
Пациенты с метаболическим синдромом
Пациенты с метаболическим синдромом должны осознавать свое состояние и быть ответственными за свое здоровье. Они должны следовать рекомендациям врача и не игнорировать свои симптомы. Они должны быть готовы к тому, что им придется изменить свой образ жизни и принимать лекарства на постоянной основе. Они должны быть информированы о возможных осложнениях метаболического синдрома и способах их предотвращения. Они должны быть поддерживаемы своей семьей и друзьями, которые могут помочь им вести здоровый образ жизни. Они должны быть оптимистичными и верить в свое выздоровление.
Лечение ожирения
-30 кг за 3 месяца
Сахарный диабет и метаболический синдром
Сахарный диабет — это хроническое заболевание, при котором повышается уровень глюкозы (сахара) в крови из-за недостатка или нарушения действия инсулина. Инсулин — это гормон, который производится поджелудочной железой и помогает глюкозе попадать из крови в клетки для получения энергии. Существует два основных типа сахарного диабета: 1 тип (зависимый от инсулина) и 2 тип (не зависимый от инсулина). При 1 типе сахарного диабета поджелудочная железа не производит достаточно инсулина, поэтому пациентам необходимо регулярно вводить его в организм с помощью инъекций или помпы. При 2 типе сахарного диабета клетки становятся невосприимчивыми к инсулину, поэтому его количество в крови повышается, а глюкоза не может попадать в клетки. Причинами 2 типа сахарного диабета могут быть ожирение, наследственность, седентарный образ жизни, стресс и другие факторы.
Метаболический синдром является одним из основных факторов риска развития сахарного диабета 2 типа. Исследования показывают, что около 85% пациентов с сахарным диабетом 2 типа имеют метаболический синдром. Метаболический синдром усугубляет течение сахарного диабета и увеличивает риск осложнений, таких как ретинопатия (поражение сетчатки глаза), нефропатия (поражение почек), нейропатия (поражение нервов), ангиопатия (поражение сосудов) и другие. Поэтому пациентам с метаболическим синдромом и сахарным диабетом необходимо особое внимание к своему здоровью и строгое соблюдение рекомендаций врача.
Диагностика метаболического синдрома
Диагностика метаболического синдрома основывается на комплексной оценке антропометрических, клинических и лабораторных данных. Согласно критериям Международной федерации диабета (IDF), для постановки диагноза метаболического синдрома необходимо наличие абдоминального ожирения (окружность талии ≥ 94 см у мужчин и ≥ 80 см у женщин европеоидной расы) в сочетании с любыми двумя из следующих факторов:
- Повышение триглицеридов ≥ 1,7 ммоль/л или специфическое лечение дислипидемии.
- Снижение уровня липопротеидов высокой плотности (ЛПВП) < 1,03 ммоль/л у мужчин и < 1,29 ммоль/л у женщин или специфическое лечение.
- Повышение артериального давления: систолическое ≥ 130 мм рт.ст. или диастолическое ≥ 85 мм рт.ст., или антигипертензивная терапия.
- Повышение уровня глюкозы натощак ≥ 5,6 ммоль/л или ранее диагностированный сахарный диабет 2 типа.
Дополнительные методы исследования, такие как оральный глюкозотолерантный тест, определение уровня инсулина и расчет индекса инсулинорезистентности (HOMA-IR), могут быть использованы для более детальной оценки нарушений углеводного обмена.
Важно отметить, что метаболический синдром является обратимым состоянием. Своевременная диагностика и коррекция образа жизни, включающая рациональное питание, повышение физической активности и при необходимости медикаментозную терапию, способствуют улучшению метаболических показателей и снижению риска развития сердечно-сосудистых заболеваний и сахарного диабета 2 типа.
Какие сдают анализы при метаболическом синдроме
Для диагностики метаболического синдрома и его составляющих необходимо сдать следующие анализы:
- Общий анализ крови — позволяет оценить количество и качество кровяных клеток, а также выявить воспалительные процессы в организме.
- Биохимический анализ крови — позволяет определить уровень глюкозы, холестерина, триглицеридов, мочевины, креатинина, билирубина, альбумина и других веществ в крови, а также функцию печени и почек.
- Анализ мочи — позволяет определить наличие белка, глюкозы, кетоновых тел и других веществ в моче, а также функцию почек.
- Гликозилированный гемоглобин (HbA1c) — показывает средний уровень глюкозы в крови за последние 2-3 месяца, а также степень компенсации сахарного диабета.
Все анализы должны быть сданы натощак, то есть не ранее чем через 8-12 часов после последнего приема пищи. Также перед сдачей анализов необходимо исключить физическую и эмоциональную нагрузку, курение и прием лекарств (если это не противопоказано врачом). Результаты анализов должны быть интерпретированы врачом с учетом клинической картины и анамнеза пациента.
Болезни связанные с метаболическим синдромом
Метаболический синдром может быть причиной или следствием различных болезней, которые ухудшают качество жизни и укорачивают продолжительность жизни пациентов. Среди них можно выделить следующие:
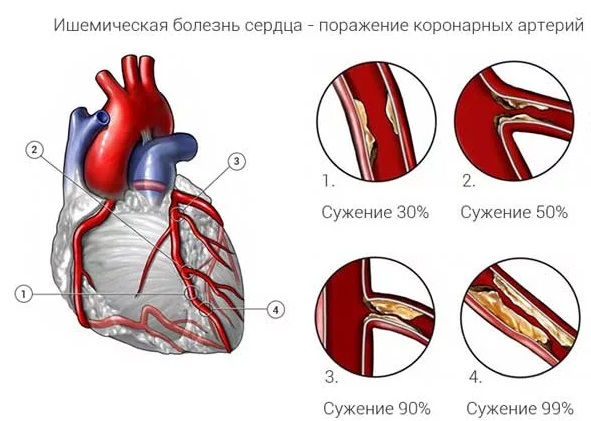
- Сердечно-сосудистые заболевания — это заболевания, которые поражают сердце и сосуды, такие как ишемическая болезнь сердца, инфаркт миокарда, стенокардия, артериальная гипертензия, атеросклероз, тромбоз, эмболия и другие. Они являются основной причиной смерти в мире. Метаболический синдром способствует развитию сердечно-сосудистых заболеваний за счет повышения холестерина и триглицеридов в крови, нарушения эластичности и проницаемости сосудов, увеличения склонности к образованию тромбов и воспалению.
- Сахарный диабет 2 типа — это хроническое заболевание, при котором повышается уровень глюкозы в крови из-за недостатка или нарушения действия инсулина. Сахарный диабет 2 типа может привести к повреждению различных органов и систем, таких как глаза, почки, нервы, сосуды и другие. Метаболический синдром является одним из основных факторов риска развития сахарного диабета 2 типа за счет увеличения инсулинорезистентности и нарушения выработки инсулина поджелудочной железой.
- Неалкогольная жировая болезнь печени (НАЖБП) — это заболевание, при котором в печени накапливается избыточное количество жира, что приводит к воспалению, фиброзу и циррозу печени. НАЖБП может быть беспроявной или сопровождаться увеличением печени, болями в правом подреберье, утомляемостью, желтухой и другими симптомами. НАЖБП является одним из проявлений метаболического синдрома за счет нарушения обмена жиров и углеводов в печени и повышения воспалительной активности.
- Поликистоз яичников (ПКЯ) — это гормональное нарушение у женщин, при котором в яичниках образуются многочисленные кисты, которые мешают нормальной овуляции и зачатию. ПКЯ может быть связан с метаболическим синдромом за счет повышения уровня андрогенов (мужских половых гормонов) и инсулинорезистентности, которые нарушают работу яичников и вызывают бесплодие, гирсутизм (избыточный рост волос на лице и теле), акне, ало-пецию (выпадение волос на голове) и другие проблемы.
- Гипогонадизм — это состояние у мужчин, при котором яички не производят достаточного количества тестостерона — основного мужского полового гормона. Гипогонадизм может быть связан с метаболическим синдромом за счет повышения уровня эстрогенов (женских половых гормонов) и инсулинорезистентности, которые подавляют работу яичек и вызывают снижение либидо, эректильную дисфункцию, остеопороз, мышечную слабость, депрессию и другие проблемы.
Ожирение и метаболический синдром
Ожирение — это избыточное накопление жира в организме, которое превышает нормальные физиологические потребности. Ожирение определяется по индексу массы тела (ИМТ), который рассчитывается по формуле: ИМТ = масса тела (кг) / рост (м) 2 . Считается, что ИМТ больше 25 кг/м 2 свидетельствует о лишнем весе, а ИМТ больше 30 кг/м 2 — об ожирении. Однако ИМТ не учитывает индивидуальные особенности телосложения, возраста, пола и расы, поэтому более точным показателем ожирения является окружность талии, которая отражает распределение жира в организме. Считается, что окружность талии больше 94 см у мужчин и больше 80 см у женщин указывает на ожирение в области живота, которое наиболее опасно для здоровья.
Ожирение является одним из ключевых факторов риска метаболического синдрома. Жировая ткань не является пассивным депо жира, а активно участвует в обмене веществ и вырабатывает различные гормоны, цитокины и другие вещества, которые влияют на работу других органов и систем. Ожирение приводит к увеличению инсулинорезистентности, повышению давления, нарушению липидного спектра крови и воспалительной реакции в организме. Все это способствует развитию сердечно-сосудистых заболеваний, сахарного диабета 2 типа и других болезней, связанных с метаболическим синдромом.
Воспаление жировой ткани при метаболическом синдроме
Висцеральная жировая ткань играет ключевую роль в развитии метаболического синдрома и ассоциированных с ним заболеваний. В отличие от подкожной жировой ткани, висцеральный жир метаболически более активен и склонен к развитию хронического воспаления низкой степени выраженности.
При ожирении в жировой ткани происходит инфильтрация иммунными клетками, такими как макрофаги и Т-лимфоциты, которые секретируют провоспалительные цитокины, включая фактор некроза опухоли-альфа (ФНО-α), интерлейкин-6 (ИЛ-6) и моноцитарный хемоаттрактантный протеин-1 (MCP-1). Эти цитокины способствуют развитию инсулинорезистентности, нарушению липидного обмена и эндотелиальной дисфункции.
Кроме того, гипертрофия и гиперплазия адипоцитов при ожирении приводят к относительной гипоксии жировой ткани, что также стимулирует продукцию провоспалительных факторов и способствует привлечению иммунных клеток. Адипоциты и иммунные клетки в жировой ткани взаимодействуют друг с другом, создавая порочный круг воспаления и метаболических нарушений.
Хроническое воспаление жировой ткани при метаболическом синдроме не только усугубляет инсулинорезистентность и дислипидемию, но и способствует развитию атеросклероза, неалкогольной жировой болезни печени и других коморбидных состояний.
Понимание роли воспаления жировой ткани в патогенезе метаболического синдрома открывает новые возможности для терапевтического вмешательства. Противовоспалительные стратегии, включая изменение образа жизни, снижение веса и применение фармакологических агентов, могут быть перспективными подходами к лечению метаболического синдрома и профилактике его осложнений.
Выводы
Метаболический синдром — это серьезная проблема современного общества, которая угрожает здоровью и жизни миллионов людей. Метаболический синдром характеризуется наличием нескольких факторов риска, таких как ожирение в области живота, гипертония, дислипидемия и гипергликемия, которые вместе увеличивают вероятность развития сердечно-сосудистых заболеваний и сахарного диабета 2 типа. Метаболический синдром также может быть связан с другими болезнями, такими как неалкогольная жировая болезнь печени, поликистоз яичников, гипогонадизм и другие. Метаболический синдром требует своевременной диагностики и комплексного лечения, которое включает изменение образа жизни и прием лекарств по назначению врача. Также необходимо профилактически предупреждать развитие метаболического синдрома путем поддержания здорового веса, рационального питания, физической активности и отказа от вредных привычек. Метаболический синдром — это не приговор, а вызов, который можно принять и преодолеть ради своего здоровья и благополучия.
Метаболический синдром МКБ 10 коды
В Международной классификации болезней 10-го пересмотра (МКБ-10) не выделен отдельный код для метаболического синдрома. Это связано с тем, что метаболический синдром представляет собой комплекс взаимосвязанных факторов риска, а не самостоятельное заболевание. Однако, компоненты метаболического синдрома могут быть закодированы с использованием следующих кодов МКБ-10:
- Абдоминальное ожирение:
- E66.0 Ожирение, обусловленное избыточным поступлением энергетических ресурсов
- E66.9 Ожирение неуточненное
- Инсулинорезистентность и нарушение толерантности к глюкозе:
- R73.0 Отклонения результатов нормы теста на толерантность к глюкозе
- E88.81 Метаболический синдром
- Дислипидемия:
- E78.0 Чистая гиперхолестеринемия
- E78.1 Чистая гипергликеридемия
- E78.2 Смешанная гиперлипидемия
- E78.5 Гиперлипидемия неуточненная
- Артериальная гипертензия:
- I10 Эссенциальная (первичная) гипертензия
- I15.9 Вторичная гипертензия неуточненная
В МКБ-11, которая вступит в силу 1 января 2022 года, предполагается введение отдельного кода для метаболического синдрома — 5C51 Metabolic syndrome.
Несмотря на отсутствие единого кода МКБ-10, диагноз метаболического синдрома имеет важное клиническое значение, поскольку позволяет выявить пациентов с высоким риском развития сердечно-сосудистых заболеваний и сахарного диабета 2 типа и своевременно начать профилактические мероприятия.
Тест по теме «Вклад метаболического синдрома в развитие социально-значимых заболеваний»
- Метаболический синдром является значимым фактором риска развития: a) Сахарного диабета 2 типа (верно); b) Бронхиальной астмы; c) Гастрита; d) Гипотиреоза.
- Основными компонентами метаболического синдрома являются: a) Абдоминальное ожирение, инсулинорезистентность, дислипидемия, артериальная гипертензия (верно);
b) Остеопороз, гипертиреоз, анемия; c) Гастроэзофагеальная рефлюксная болезнь, колит; d) Депрессия, тревожность, бессонница. - Метаболический синдром повышает риск развития сердечно-сосудистых заболеваний в: a) 2 раза; b) 3 раза (верно); c) 5 раз; d) 10 раз.
- Изменение образа жизни, включающее правильное питание и физическую активность, может: a) Усугубить течение метаболического синдрома;
b) Никак не повлиять на течение метаболического синдрома; c) Способствовать коррекции метаболических нарушений (верно); d) Привести к быстрой потере веса без улучшения метаболических показателей. - Своевременная диагностика и лечение метаболического синдрома позволяет: a) Предотвратить развитие осложнений и улучшить прогноз (верно); b) Полностью излечить метаболический синдром; c) Ухудшить качество жизни пациента; d) Увеличить риск развития онкологических заболеваний.
https://www.phag-rostov.ru/articles/metabolicheskij-sindrom/